肺纖維化三大徵兆勿輕忽
咳喘累走路會喘快就醫
經常咳嗽、喘不過氣別以為是小事,一旦聽診時肺葉時有「魔鬼氈」撕裂的異音,就有可能是「肺纖維化」徵兆!台灣胸腔暨重症加護醫學會提醒,肺纖維化初期症狀不明顯,容易與其他呼吸道疾病混淆,或被患者以為是小感冒而錯失治療時機。一旦確診為肺纖維化肺功能恐早已嚴重下降,不僅要透過補充氧氣來維持日常活動外,嚴重者還需住院插管治療。
台灣胸腔暨重症加護醫學會理事長王鶴健醫師指出,肺纖維化常見症狀為「咳、喘、累」,臨床上不少患者咳到無法入睡或嚴重影響他人才願意就醫,而肺纖維化成因眾多,其中較為國人熟悉的「特發性肺纖維化」不可逆,可能導致肺功能急遽下降,嚴重者走幾步路便氣喘吁吁、呼吸困難,且疾病進展因人而異、變化多端,若未及早發現並適當治療,五年存活率比許多癌症更不理想。

特發性肺纖維化6大風險族群 恐比癌症更兇猛
王鶴健醫師說明,肺纖維化的進展有如「溫水煮青蛙」,從肺底往肺尖方向移動、周邊往中心方向蔓延。過去曾收治一名企業高階主管,雖有咳、喘症狀,但以為只是小問題不以為意,也沒有聽診後背下肺葉的觀念,健檢時發現CA19-9指數偏高以為是惡性腫瘤,轉診至胸腔內科才發現肺部已嚴重纖維化,並確診特發性肺纖維化,很快地病情發生急性惡化,不到一年即病逝。
王鶴健醫師表示,特發性肺纖維化的成因尚不清楚,高危險族群包括50歲以上男性、有吸菸史、肺纖維化家族病史、長期胃食道逆流或是曾暴露於高粉塵環境工作者
。為提醒國人注意肺部疾病,台灣胸腔暨重症加護醫學會將9/19日訂為台灣肺纖維化日,提醒國人「走一走」會喘要留意,高風險族群應定期檢測肺功能。
王鶴健醫師提醒,當肺部開始有纖維化的跡象,醫師在聽診後背下肺葉時,就可聽到有如魔鬼氈撕開的聲音,若有出現「咳、喘、累」三大症狀且已經持續八週以上
,儘快到胸腔內科檢查,當醫師懷疑是特發性肺纖維化者,則會進一步安排高解析度電腦斷層掃描以判斷是否確診與疾病侵犯的範圍。
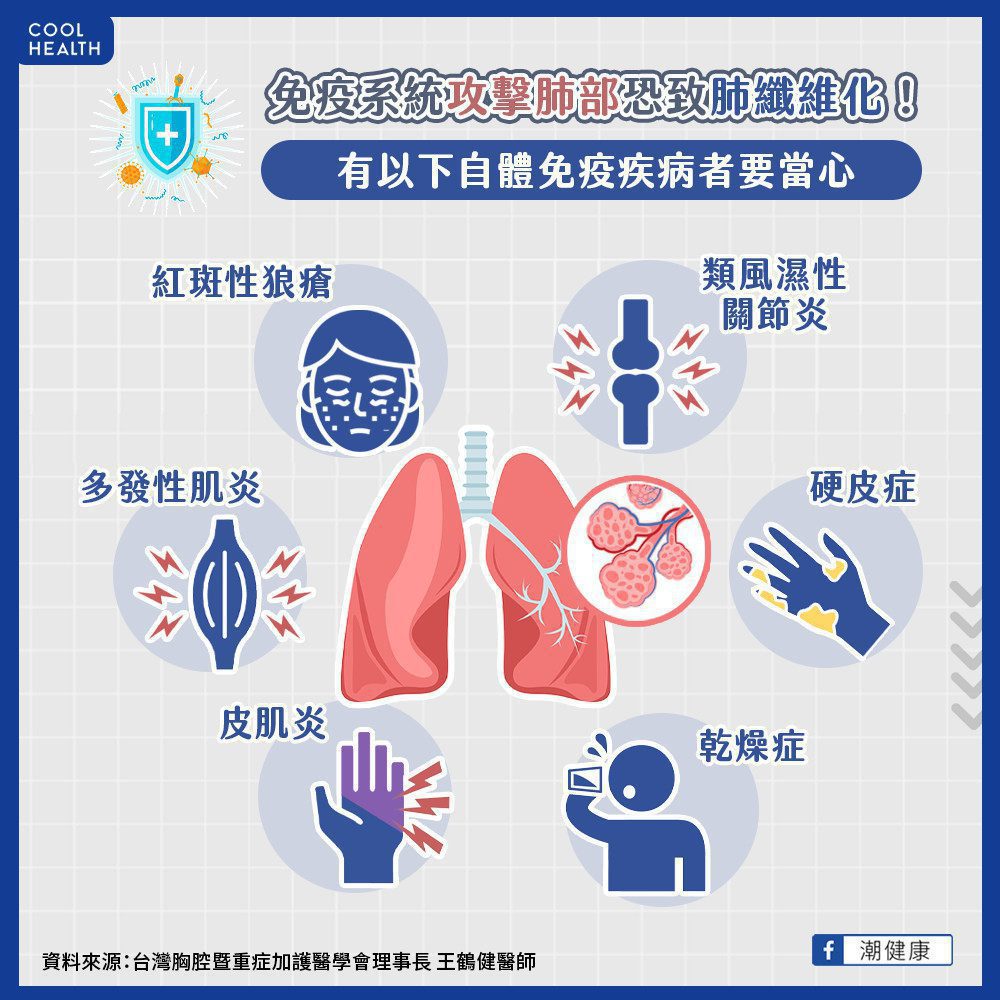
自體免疫疾病更要當心肺纖維化
每3-6月應檢測肺功能
社團法人中華民國風濕病醫學會理事長鄭添財醫師則指出,自體免疫疾病患者也是肺纖維化的高風險族群,本身有自體免疫疾病者,務必注意呼吸道症狀或身體異狀。近期就有一名確診「類風濕性關節炎」不到1年的病友,肺部X光檢查發現已嚴重纖維化,顯示肺纖維化的疾病進展難以逆料。
「自體免疫疾病病友因免疫系統錯亂而導致敵我不分地攻擊全身器官,一旦侵犯到肺部,就可能發生肺纖維化,若未及時治療,恐將進展為『漸進性肺纖維化』!」
鄭添財醫師呼籲自體免疫疾病族群,包括類風濕性關節炎、硬皮症、乾燥症、皮肌炎、多發性肌炎、紅斑性狼瘡等自體免疫疾病病友
,在原發疾病的追蹤過程中,無論是否出現「咳、喘、累」症狀,都建議在醫師的專業評估下,每3-6個月定期安排肺功能檢查,追蹤是否有肺纖維化的狀況。
鄭添財醫師指出,過去曾有一名「硬皮症」病患,雖有使用類固醇等藥物控制症狀,但因併發肺纖維化導致肺功能快速下降,病情快速惡化而過世。肺纖維化無法根治,且對肺功能傷害不可逆,惟近年已有抗肺纖維化藥物可改善症狀並延緩肺功能下降,提醒患者應配合醫囑,有任何異狀應諮詢專科醫師,避免錯失治療時機。
為提高國人對肺部疾病及肺纖維化認知,台灣胸腔暨重症加護醫學會與社團法人中華民國風濕病醫學會在肺纖維日前夕共舉行「肺常有意思 健走嘉年華」,號召超過500名高風險族群走出戶外。衛福部國健署提醒,間質性肺病成因與吸菸有關,呼籲吸菸者諮詢戒菸門診及早戒菸。高風險族群應定期接受肺功能檢查,出現「咳、喘、累」或任何肺部症狀應尋求醫師診斷,及早發現與適當治療以減緩肺功能惡化,維持良好生活品質。
新聞來源:潮健康





